Хроничен панкреатит – какво представлява и колко опасен може да бъде

Днес ще си поговорим за хроничен панкреатит – прогресивна, необратима фиброза на панкреаса с деструкция, която води до загуба на паренхим. Вследстие на това се нарушават екзокринната и ендокринна функция на панкреаса.
Хроничният панкреатит е продължително възпаление на жлезата с необратими морфологични промени, протичащо с болка и/или постоянна функционална загуба.
Честотата на болестта е 5-12/100 000, като нараства повсеместно за сметка на алкохолния панкреатит. По-често се среща при мъже, особено над 40-годишна възраст.
Какво представлява панкреатитът?
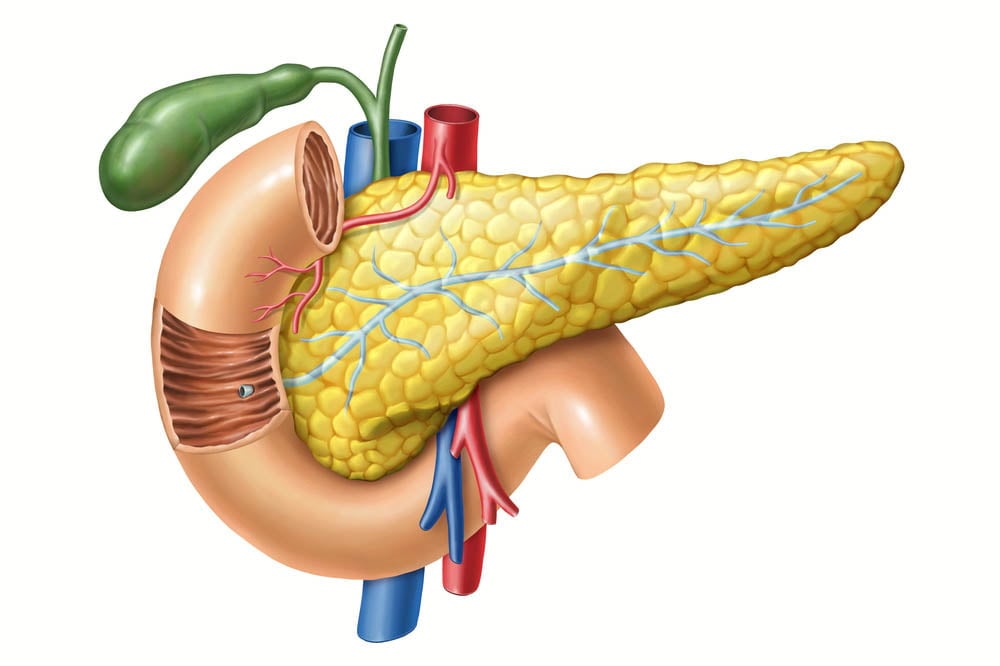
Това е възпаление на панкреаса – дълга, плоска жлеза, намираща се зад стомаха, в горната част на корема. Неговата функция е да произвежда ензими, подпомагащи храносмилането, а също и хормони, които помагат за регулирането на начина, по който тялото обработва захарта (глюкоза).
Една от проявите на заболяването може да е остър панкреатит – което означава, че се появява внезапно и продължава с дни. При някои хора се стига до развитието на хроничен панкреатит, който се появява в продължение на много години.
Леките случаи на заболяването се подобряват с лечение, но тежките могат да причинят животозастрашаващи усложнения.
Какви видове панкреатит има?
Двете форми на панкреатит са: остър и хроничен.
Острият панкреатит е внезапно възпаление, което продължава кратко време. Може да варира от лек дискомфорт до тежко, животозастрашаващо заболяване. При остър панкреатит повечето хора се възстановяват напълно след правилното лечение. В тежки случаи той причинява кървене, сериозно увреждане на тъканите, инфекция и кисти. Възможно е да увреди и други жизненоважни органи като сърцето, белите дробове и бъбреците.
Хроничният панкреатит е дълготрайно възпаление. Най-често се случва след криза при остър. Друга основна причина е консумация на много алкохол за дълъг период от време. Увреждането на жлезата вследствие на алкохолна злоупотреба може да не причини симптоми в продължение на много години, но след това внезапно да се появят тежки симптоми.
Симптоми на панкреатит

Те могат да варират в зависимост от вида.
При остър те включват:
- Болки в корема и чувствителност при допир
- Треска
- Учестен пулс
- Гадене и повръщане
Признаците при хроничен панкреатит са:
- Болка в горната част на корема, влошаваща се след хранене
- Нежелано отслабване
- Мазнини в изпражненията (стеаторея)
Калцифициращ и инфламаторен хроничен панкреатит
Хроничният панкреатит бива два вида: калцифициращ (80-90%) и инфламаторен (обструктивен).
Алкохолът е най-честият етиологичен фактор за калцифициращ панкреатит.
Рисков фактор за болестта представлява дори доза от 50 г абсолютен алкохол дневно за мъже и 30 г за жени. Прехранването с мазнини и белтъчният глад увеличават риска. Клиничните симптоми настъпват след 10-12 години.
Само 10% от хроничните алкохолици обаче развиват хроничен панкреатит. Генетичен дефект в секрецията на защитният белтък литостатин е вероятната причина за тази индивидуалност. Тютюнопушенето е спорен етиологичен агент.
Хроничен обструктивен панкреатит възниква най-често поради стеноза (стесняване на крайната част на стомаха – пилора) в областта на Папила Фатери – отворът на общия жлъчен и панкреатичен канал.
Какви са причините?
Те могат да бъдат:
- холедохолитиаза – наличието на камъни в жлъчните пътища
- стенозиращ папилит
- перипапиларен дивертикул
- вродени аномалии
- цикатрициални постоперативни промени
- периампуларен карцином
Около 10% от случаите с обструктивен панкреатит възникват при хиперкалциемия (повишено ниво на калция в серума) вследствие хиперпаратиреоидизъм. С генетичен дефект се обяснява и дефицитът на белтъка, осигуряващ разтворимостта на калциевите йони.
Хроничен панкреатит може да се развие и при бъбречна недостатъчност, токсини и медикаменти.
При хередитарния (вроден) панкреатит се засягат няколко поколения от една фамилия. Налице са калцификати, диабет, стеаторея. Съчетава се с аминоацидурия – леко повишение на отделяните с урината аминокиселини или други странични продукти от обмена им.
В около 20% от случите се развива панкреасен карцином. Идиопатичният панкреатит също е калцифициращ. Етиологията е неизвестна.
Типичният калцифициращ панкреатит се дължи на недоимъчно хранене и хранителни дефицити (селен, цинк), както и прием на токсини (маниока).
Етиологията на хроничния панкреатит може да се резюмира като TIGARO: Tоксично-метаболитни, идиопатични, генетични, автоимунни, рекурентни, обструктивни причини.
Какво представлява автоимунният панкреатит?
АИП представлява два вида хронични възпалителни заболявания на панкреаса, които отговарят на кортикостероидно лечение.
При тип 1 АИП панкреасът е плътно инфилтриран с имунни клетки, включително плазматични клетки и CD4+ Т-клетки. Голяма част от тези плазматични клетки експресират IgG4 на повърхността си.
Характерен е обструктивният флебит, ангажиращ големи и малки вени и фиброза с изглед на “вихрушка” (storiform) – структура, наречена лимфоплазмоцитен склерозиращ панкреатит. При АИП тип 2 е налице различен хистопатологичен образ, означаван като идиопатичен дуктоцентричен панкреатит.
При тип 1 може да се засегне самостоятелно панкреаса, но по-често се асоциира с екстрапанкресни изяви – състояние, наричано IgG4 – свързана болест.
Идентифицираните най-чести екстрапанкреасни изяви включват:
- билиарни структури
- хилусна лимфаденопатия
- склерозиращ сиалоденит
- ретроперитонеална фиброза
- тубулоинтерстициален нефрит
Тип 2 АИП се демонстрира с неутрофилна инфилтрация на панкреаса, с микроабсцеси, рядко облитериращ флебит. Отличава се от тип 1 по това, че няма инфилтрация с IgG4 – позитивни плазматични клетки или повишаване на нивата на IgG4, и по-често се асоциира с подлежащо възпалително чревно заболяване.
Токсичният ефект на етанола
В патогенезата на хроничния калцифициращ панкреатит ключова роля има директния токсичен ефект на етанола. Етанолът частично се метаболизира в панкреасния паренхим и предизвиква натрупване на липиди.
Метаболитът на алкохола – ацеталдехид, предизвиква оксидативен стрес и смесване на лизозомни и смилателни ензими с освобождаване на активен трипсин и свободни кислородни радикали.
Алкохолът променя съдържанието на панкреасния сок – увеличава се протеиновия синтез от ацинозните клетки, а намаляват ензимите, бикарбонатите и др.
Възниква вътреканалчеста литиаза (образуване на камъни), вследствие белтъчни преципитати (protein stones), в които по-късно се отлага и калций при отсъствие на литостатин.
Епителът в съседство с камъните е дистрофичен (нарушаващ метаболизма на веществата). Образуват се вътредуктулни стенози, редуващи се с ретенционни кисти. Блокираният дренаж предизвиква мигриране на активен трипсин и липолитични ензими в интерстициума при всяка екзацербация (рязко влошаване) с едем и некрози.
Сегментна или дифузна фиброза с атрофия на паренхима възникват по-късно. Некрозите са заобиколени от фиброзна тъкан. При напредналите стадии фиброзата обхваща и ендокринния панкреас.
За разлика от калцифициращия, при обструктивния не се наблюдават белтъчни преципитати в панкреасния канал. Дилатацията на каналчестата система е равномерна и дифузна. Настъпва разкъсване на междуклетъчните връзки с миграция на панкреасен сок и ензими към интерстициалната тъкан.
В нея ензимите се активират от левкоцитни протеази, като увреждат съдовете и предизвикват исхемия с последваща фиброза. Възниква периканална междуделчеста, а по-късно – вътределчеста, фиброза и атрофия.
Сила и продължителност на болката при хроничен панкреатит
Клиничната картина при него се доминира от болката. Тя най-често е постоянна, тъпа (80-90%) с чести рецидиви и обостряне. В някои случаи болката е постоянна и упорита. Безболковите форми са само 1-5%.
Рязкото влошаване на болката възниква 30-40 минути след хранене или 24-48 часа след алкохолна употреба.
Продължителността на обострената болка е 3-5 дни. Болката се последва от тежест, метеоризъм, гадене и повръщане. Диарията се появява късно – необходимо е 80-90% от панкреаса да е фиброзирал. Протича със стеаторея (рядко с креаторея) и винаги се съчетава с консумативен синдром. Последният може да се дължи и на болката.
Хроничен панкреатит – усложнения
След 6-8 и повече години възниква вторичния диабет в 50-70% от случаите. Хипогликемията или диабетът може да са първата клинична изява на хроничния панкреатит.
Усложненията при хроничния вид са:
- псевдокистозата
- руптури на кисти (псевдокисти)
- абсцедиране
- стриктури
- асцит
- плеврит
- жълтеница
- стеноза на дуоденума
- мастна некроза (подкожна, ставна, костна, интрамедуларна) и др.
Кистите на панкреаса са покрити с епител (има и различни видове кистични панкреасни неоплазми), докато псевдокистите биват постнекротични, ретенционни и смесени. От значение за лечението е дали псевдокистата комуникира с протоковата система на панкреаса.
Хроничният вид често се съчетава с други заболявания – цироза, язва, кардиопатия, енцефалопатия, периферна полиневропатия, делир, психоза и др. Панкреасен рак възниква само в 2-4% от случаите с хроничен панкреатит.
Диагноза
Диагнозата на хроничния панкреатит се поставя на базата на анамнезата, статуса, клинико-лабораторните изследвания, изобразителни методи и функционални тестове.
Анамнезата и статусът предоставят възможност за предполагаема диагноза в голям процент от случаите. Биохимичните изследвания дават допълнителна информация за екзацербация на възпалението и/или билиарната обструкция (завишени стойности на ГГТ и АФ).
От медицинските образни изследвания приложение намират:
- абдоминалната ехография
- ендоскопската ехография (EUS)
- компютърната томография
- магнитния резонанс с MRI-холангиографията
- ендоскопската ретроградна холангиопанкреатография (ЕRCP)
Използват се също и редица функционални тестове:
- секретин-холецистокининов тест
- индиректни функционални тестове като PABA-тестът, тестът на Van de Kammer и др.
Златен стандарт за диагнозата на хроничен панкреатит е тъканната биопсия, но поради усложнения в 1% от случаите е необходимо да бъде избягвана, включително и тънкоиглената аспирационна биопсия под ехоендоскопски контрол, освен в случаите, при които има суспекция за карцином.
В съвремието ключово място в диагностиката на хроничния вид заема ендоскопската ехография. Сигурни критерии са промяната в протоковата система (калцификати, фиброза), калцификати и фиброза в паренхима, малки псевдокисти.
Диагностичните критерии според Rosemont класификацията са следните няколко.
Паренхимни
Големи:
- хиперехогенни фокуси с акустична сянка
- лобулираност тип “пчелна пита”
Малки:
- хиперехогенни фокуси или повлекла
- лобулираност, кисти
Дуктулни
Големи:
- Калкули
Малки:
- Неравен контур и/или дилатация на панкреасния канал и неговите клонове
- Хиперехогенни стени на канала
В диференциално-диагностичен план е необходимо да се изключи панкреасен карцином, язвена болест, заболявания на жлъчната система, стеаторея с тънкочревен произход.
Както и всички заболявания, протичащи с болка в горната коремна половина.
Превенция на заболяването
Има начини, чрез които може да бъде намален рискът от това сериозно заболяване:
- Трябва да се ограничи консумацията на алкохол
- Да се консумират пълнозърнести храни, плодове и зеленчуци и да се избягва пърженото
- Редовна двигателна активност и поддържане на нормално тегло
- Да не се правят изтощителни диети
- Да се елиминират цигарите
Лечение при хроничен панкреатит
Лечението на хроничния панкреатит е – консервативно, интервенционално и оперативно.
Към консервативното лечение спадат:
- хигиенно-диетичният режим
- ензимната заместителна терапия (с панкреасни ензимни препарати)
- хормонотерапията
Също така приложението на витамини, антисекретори и медикаменти, повлияващи болката (ензимни препарати във висока доза, които намаляват дуктулното налягане, аналгетици, антиоксиданти и др.).
Интервенционалното лечение на панкреасните псевдокисти се осъществява чрез:
- ERCP (ендоскопска ретроградна холангиопанкреатография)
- EUS (ендоскопски ултразвук)
Ендоскопски могат да бъдат извършвани инфилтрация на “слънчевия сплит” за намаляване на болката, сфинктеротомия, протезиране и екстракция на конкременти от панкреасния канал.
Оперативното лечение е златен стандарт за лечение на болестта. Извършват се резекция, панкреатико-йеюноанастомоза, панкреатектомия.
Прогнозата е песимистична, макар и значително подобрена в днешни дни. Касае се за необратима фиброза на панкреаса. Болните с тежък алкохолен калцифицираш панкреатит в миналото често не преживяваха 50-годишна възраст.
Какво е панкреатит?
Това е възпаление на панкреаса – дълга, плоска жлеза, намираща се зад стомаха, в горната част на корема. Неговата функция е да произвежда ензими, подпомагащи храносмилането, а също и хормони, които помагат за регулирането на начина, по който тялото обработва захарта (глюкоза).
Какви видове има?
Двете форми на панкреатит са: остър и хроничен. Първата е внезапно възпаление, което продължава кратко време. Може да варира от лек дискомфорт до тежко, животозастрашаващо заболяване. Втората е дълготрайно възпаление. Най-често се случва след криза при остър. Друга основна причина е консумация на много алкохол за дълъг период от време.
Как да намалим риска от хроничен панкреатит?
Задължително е да се намали алкохолната консумация. Редовният спорт, здравословното хранене и ограничаването на пържените храни също редуцират риска.
Източници
Няма източници
Блог
Рецепти
Популярни продукти
Свързани публикации
Ако се появи панкреатит, панкреасът обикновено е увреден от заболявания на жлъчните пътища или от честа консумация на алкохол.
Панкреас (задстомашна жлеза) е орган с продълговата форма, разположен на нивото на транспилорната равнина (L1). Т.е. мислено проектираната
Рак на панкреаса съставлява около 90% от малигнените тумори на панкреаса. Наблюдава се леко превалиране на мъжкия пол.