Рак на панкреаса – рискови фактори, ранни симптоми и лечение
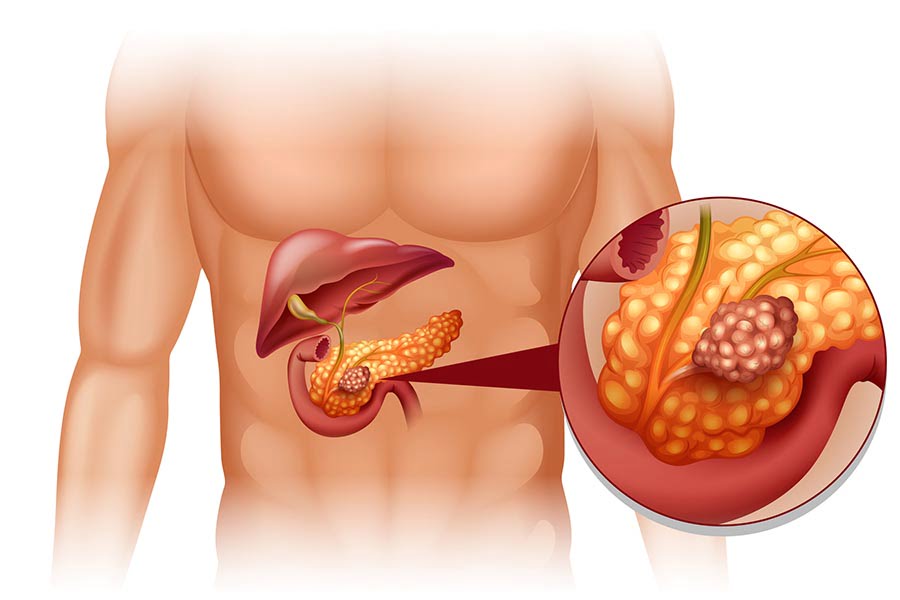
Рак на панкреаса съставлява около 90% от малигнените тумори на панкреаса. Наблюдава се леко превалиране на мъжкия пол.
Честотата му се увеличава с възрастта, като средната възраст на диагнозата е 71 години, но много често може да бъде диагностициран преди 65-годишна възраст.
Ракът на панкреаса е 20 пъти по-чест при болни над 50-годишна възраст в сравнение с по-млади лица.
В 60-70% от случаите е разположен в главата на панкреаса, в 5-10% – в тялото, а в 10-15% от случаите ангажира опашката на жлезата.
Среща се и дифузно обхващане на жлезата. Средният размер на карциномите на главата е 25-35 мм, в сравнение с 50-70 мм тумори в тялото и опашката. Различията в размерите на туморите при откриването им са свързани с развитието на ранни симптоми при проксималните тумори, в сравнение с дисталните.
Рискови фактори за развитие на рак на панкреаса
Рискови фактори за развитието на панкреасен рак са ежедневният прием на висококалорична, богата на животински белтъци храна, наситени и ненаситени мазнини.
Други основни рискови фактори са затлъстяването, дългогодишният захарен диабет (давност >10 г.), консумацията на алкохол, подлежащ хроничен панкреатит, тютюнопушенето (рискът от развитие на панкреасен рак остава повишен за повече от 10 години след спиране на цигарите).
Захарният диабет може да бъде ранна манифестация на рак на панкреаса. Панкреасен рак трябва да се подозира при слабо охранен болен на възраст над 50 години, с внезапно появил се диабет, без фамилна обремененост за диабет.
В около 10% от болните с рак на панкреаса са установени генетични дефекти. Някои генетични синдроми са свързани с повишен риск от развитие на панкреасен рак:
- хередитарен (наследствен) панкреатит (PRSS1 – мутация, която увеличава риска за развитие на панкреасен карцином на 25-40% на 70-годишна възраст)
- фамилни синдроми на панкреасен рак – двама или повече роднини с панкреасен карцином от първа линия
- синдром на Peutz-Jeghers (STK11 – генна мутация)
- FAMMM-синдром (familial atypical multiple mole melanoma)
- HNPCC (hereditary nonpolyposis colorectal cancer)
Морфологично ракът на панкреаса е аденокарцином и произхожда от дукталния епител. Срещат се аденосквамозни, ацинарноклетъчни, остеокласт-подобни гигантоклетъчни карциноми, както и серозни и муцинозни кистаденокарциноми.
Няколко имунохистохимични маркера имат диагностично значение при муцин-продуциращите тумори, какъвто е ракът на панкреаса: МUC-1, MUC-3, CEA, CA 19-9 и СА 125, както и цитокератин 7, 8, 18 и 19.
Прекурсорните лезии, означавани като панкреасна епителна неоплазия (PanIN), прогресират от микроскопски интрадуктални лезии до дуктален аденокарцином чрез стъпаловидна поява на нарастващ брой мутации. Като четирите най-важни мутации включват онкогена KRAS2 и супресорните гени CDKN2A, TP53 и SMAD4.
Разпространение на заболяването и ранни симптоми
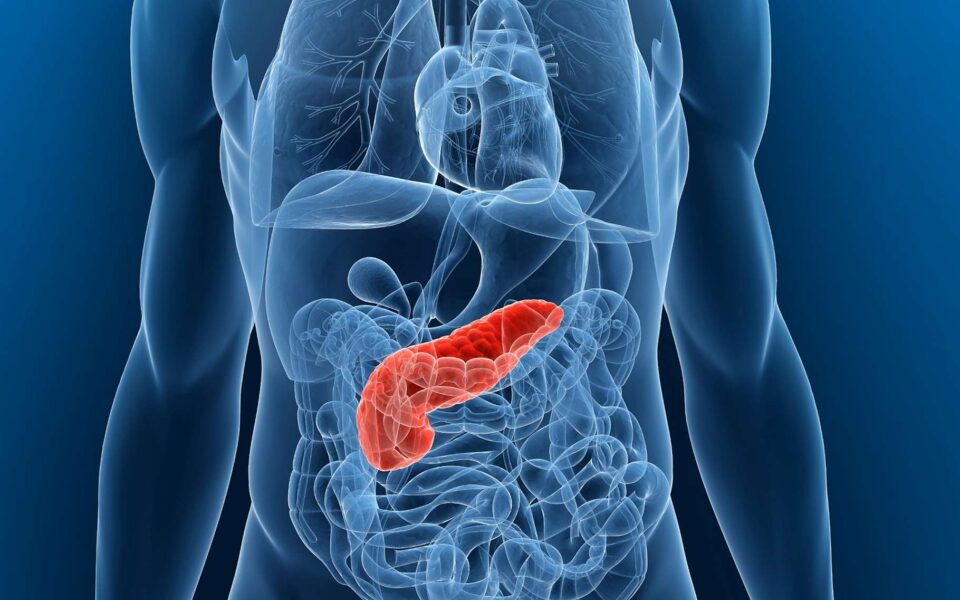
Панкреасният рак метастазира към мезентериалните съдове, нерви, перитонеалните и ретроперитонеални тъкани и структури; прораства и към съседните органи (дуоденум, стомах).
С напредване на болестта метастази се откриват в черен дроб, бъбреци, надбъбрек, далак, бял дроб, костен мозък.
Клиничната картина е неспецифична, особено в началните стадии на заболяването. Ранни алармиращи симптоми на болестта липсват. Най-честите клинични оплаквания при рак на панкреаса са в резултат на компресия или инвазия на съседни органи и структури.
Тумори в главата на жлезата пораждат симптоми по-рано в развитието на болестта. Противоположно на това, тумори в дисталния панкреас дават клинични оплаквания след екстензивен локален растеж или при развитие на метастатична болест.
Коремни болки при карцином на панкреаса
Болките в корема са късен симптом и обикновено предшестват с 3-4 месеца диагнозата. Болката е тъпа, постоянна, локализирана периумбиликално или епигастрално и се дължи на инвазия към целиачния плексус; обикновено се излъчва към гърба.
Болката може да бъде постпрандиална (след хранене), което намалява калорийния внос и води до намаляване на телесното тегло.
Възможно е болковите оплаквания да се засилват в легнало положение и предимно нощем. Заради това болните заемат специфична поза – свити напред колене, притискащи корема или седнало положение с притискане на тялото напред (поза на “молещ се мохамеданин”).
Обструктивната жълтеница без жлъчна колика е честа клинична изява на рак на панкреаса. Открива се в около 60% от болните. Жълтеницата често е съпроводена с упорит сърбеж. При тумор, локализиран в главата на жлезата, жълтеницата се дължи на комперсия на главния жлъчен канал (дуктус холедохус) от туморната формация.
Диарията и стеатореята (наличие на неразградени мазнини в изпражненията) са част от клиничната картина на болестта.
Нерядко нарушен въглехидратен толеранс или изявен диабет, рецидивиращи тромбофлебити и флеботромбози предшестват болестта.
Често пъти в клиничната картина преобладават неспецифични оплаквания като безапетитие, гадене, повръщане. Не са редки и проявите на депресия, страхова невроза, безпокойство в ранните стадии на заболяването.
Физикалното изследване на болния често показва:
- жълтеница
- екскориации по кожата
- изразена редукция на тегло
- болезненост в епигастриума
- наличие на уплътнение или туморна формация в областта на панкреаса
В 10-20% от болните се палпира увеличен жлъчен мехур (симптом на Courvoisier); спленомегалия – при компресия или тромбоза на лиеналната вена.
Наличието на увеличен и с твърда, неравна повърхност черен дроб се регистрира при метастази.
Липсва лабораторен тест, който да докаже/изключи диагнозата рак на панкреаса. Няма туморен маркер, който доказва ранния, лечим панкреасен рак.
В около 70% от болните с рак на панкреаса стойностите на СА 19-9 са повишени. В тези случаи обикновено туморът вече се е разраснал извън панкреасната жлеза.
При напреднали, неоперабилни тумори на панкреаса често са повишени нивата на СЕА и алфа-фетопротеина.
Изследвания

Неинвазивните изследвания включват абдоминална ехография, CT, MRI и ендоскопска ехография. Първото изследване, с което се подозира диагнозата, е абдоминалната ехография.
- СТ е метод на избор за диагностика и стадиране на заболяването като общата чувствителност на метода панкреасен рак е 86-97%, но чувствителността намалява до 77% при лезии под 2 см.
- МRI предлага по-добър мекотъканен контраст в сравнение с компютърната томография, което води до по-добра чувствителност при откриване на недеформиращи контура лезии. Както и за подчертаване на съдържащи течност структури като жлъчни канали, кисти и перипанкреасни течни колекции (при Т2-секвенциите).
- Ехоендоскопията е с по-големи възможности за малките тумори на панкреаса <3 см.
- При болни със съмнителна туморна формация в панкреаса и дилатиран панкреасен канал и жлъчни пътища ERCP трябва да бъде следваща диагностична процедура. Чрез ERCP може да се получи тъканна проба за хистологично изследване чрез форцепс или четкова биопсия. Освен това може да се извърши и временна (или постоянна) палиативна декомпресия на разширения общ жлъчен канал. Поставянето на стент води до намаляване степента на иктера, сърбежа, както и симптомите на холангит.
Панкреасният рак се доказва с тънкоиглена аспирационна биопсия под ехографски или СТ контрол.
В последните години масово за диагностика се използва EUS (eндоскопски ултразвук) – навигирана тънкоиглена аспирационна биопсия (ЕUS-FNA). Tака туморът се доказва в 90-95% от изследваните болни.
Липсата на малигнени клетки в аспирирания материал не изключва рак на панкреаса.
Диференциална диагноза се прави с кистаденоми, тумори на ендокринния панкреас, кистични неоплазми на панкреаса.
Лечение
Лечението е хирургично и медикаментозно (с неоадювантна/адювантна химиотерапия). Извършват се радикални и палиативни оперативни интервенции; може да се проведе и аблация на тумора за намаляване на туморния обем и намаляване на болката.
Прогнозата е лоша, тъй като диагнозата рак на панкреаса обикновено се поставя късно, поради липсата на характерна симптоматика в ранните стадии на заболяването.
Дори след радикална оперативна интервенция (резекция по Whipple) и адювантна химиотерапия, средната преживяемост варира между 20 и 23 месеца. 5-годишната преживяемост е по-малка от 50%.
Източници
Няма източници
Блог
Рецепти
Популярни продукти
Свързани публикации
Триглицеридите се натрупват в кръвта и могат да са причина за множество опасни заболявания.
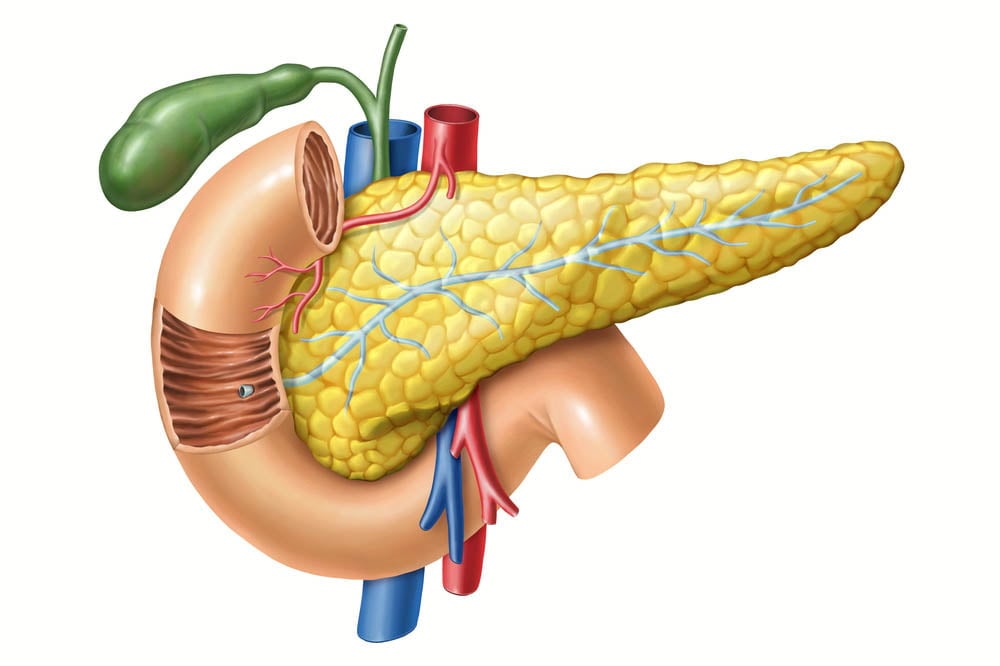
Панкреас (задстомашна жлеза) е орган с продълговата форма, разположен на нивото на транспилорната равнина (L1). Т.е. мислено проектираната
Какво правим, когато получим от личния си лекар направление за изследване в клинична лаборатория? Обикновено се опасяваме дали






4 коментара
Здравейте.Остават ми 6 месеца живот.НЕ ЗНАМ ,КАКВО ДА ВИ КАЖА,ЗАЩОТО СЪМ В ШОК….НОВИНАТА МИ Я СЕРВИРАХА ПРЕДИ 1 СЕДМИЦА.
Здравейте, оперираха ли ви? Имахте ли назначено лечение ?
здравеите аз се разболях от 2 год от хроничен панкрятитис и несъм спряла да имам болки и кризи всеки месец не пия алкохол кафе пазия диета и нищо с постояни кризи съм вече несе издържа започнах самолекуване инжекси за болки травмадол и нищо не става първият път преди 2 години беше мн страшно тогава получих и инфекция на панкряса а сега от 3 месеца сам със тъпа болка и на моменти са по силни болиме гърба неможе да стоя дълго време постояно съм с васпаление на панкряса повишена алфа милаза бях лозенец ,бях софия ,бях испания там беше първата криза в лом видин сега на каде …
Радвам се, че има и такива български лекари, които се усъвършенстват и човешкото е над личното и материалното. Те са вече рядкост.