Масов неонатален скрининг – кои заболявания включва?

В плана за масов неонатален скрининг влиза изследването на всички новородени деца, с оглед ранно откриване на определени заболявания.
Същността на масовия неонатален скрининг е подборът на новородените, носители на определени патологични признаци. След този първоначален подбор следват допълнителни изследвания за поставяне на точната диагноза. Това означава, че скринингът не е диагноза, а само предварителен подбор!
Понастоящем масов неонатален скрининг се провежда по следните направления:
- Скрининг за вродени ендокринни и засягащи обмяната на веществата заболявания: фенилкетонурия (ФКУ), вроден хипотиреоидизъм и вродена надбъбречна хиперплазия (ВНХ)
- Слухов скрининг за новородени деца
Масов неонатален скрининг – защо трябва да сме запознати с него?
Твърде често родителите не получават достатъчно информация от медицинските специалисти:
- Защо се провежда масов неонатален скрининг?
- Как се подбират кои заболявания да включва?
- Кои заболявания включва и какво представлява всяко едно от тях?
- Кога и как се провежда скринингово изследване на децата им?
Затова тази статия има за цел да подреди информацията и да помогне на всеки родител да разбере смисъла на масовия неонатален скрининг.
Скринирането и ранното установяване на заболяванията, включени в масовия неонатален скрининг, е животоспасяващо – позволява навременна терапия и профилактика на усложненията.
В перспектива, трябва да обърнем внимание на това, че в България се провежда само твърде минимален по обем масов неонатален скрининг. С по-обширна програма ще е възможно ранното и навременно диагностициране и на други подобни, спазващи критериите за това, заболявания.
Как се подбира кои заболявания да бъдат включени в масовия неонатален скрининг?
Предмет на масов неонатален скрининг са заболявания, които отговарят на формулираните още през 1968 г. общоприети световни критерии за включване в скринингова програма:
- клинично и биохимично добре дефинирано заболяване
- да бъде известна честотата на заболяването в конкретната популация
- заболяването да има тежка клиника и висока смъртност
- да има ефективно лечение
- заболяването да има достатъчно дълъг предклиничен период, в който може да се извършат коригиращи действия
- да има безопасен, надежден и прост лабораторен скрининг метод
- скринингът да бъде икономически изгоден
Интересно е да се отбележи, че изброените критерии търпят непрекъсната актуализация. Например наличието на възможност за ефективно лечение вече не е задължителен критерий.
В някои случаи е достатъчно, че получените данни дават възможност за провеждане на генетична консултация или на пренатална диагностика.
Така родителите ще знаят риска за това заболяване в следваща бременност и ще имат възможност за диагностика още в хода на бременността.
Кои заболявания се включват в масовия неонатален скрининг?
Въпреки наличието на такава масова програма в България, е добре да обърнем поглед към примера на тези програми извън страната. В Европа броят на болестите, включени в масовия неонатален скрининг, варират от 2 до 20, в САЩ са 54.
В момента в България се провежда масов неонатален скрининг само за три болести:
- фенилкетонурия (ФКУ)
- вроден хипотиреоидизъм
- вродена надбъбречнокорова хиперплазия (ВНХ)
Какво представлява заболяването фенилкетонурия?
Заболяването “фенилкетонурия” се дължи на дефицит на конкретен ензим. В резултат на различно по степен намаление на активността на ензима, аминокиселината, наречена фенилаланин, не може да се трансформира до тирозин.
Това, от своя страна, води до две основни последствия:
- Натрупаният фенилаланин се разгражда по страничен път до токсични продукти, които имат увреждащ ефект.
- Поради понижената способност да се синтезира тирозин, намалява синтеза и на невротрансмитерите, които имат съществено значение за функциониране на нервната система.
Клинично заболяването може да се прояви в ранна кърмаческа възраст с неспокойствие, повръщане и други симптоми. След 4-месечна възраст се променя и мускулният тонус, възможна е появата на гърчове.
Болните имат специфична “миша ” миризма на урината. Настъпват нарушения в поведението на децата: автоагресия, агресия, аутизъм.
Диагнозата се поставя чрез увеличените концентрации в кръвта на фенилаланина след раждането, които след захранването бързо нарастват. За ранната диагноза спомага скринингът за фенилкетонурия, който е задължителен тест за всяко новородено.
Скринирането и ранното установяване на заболяването е животоспасяващо – позволява навременна терапия и профилактика на усложненията чрез диета.
Използват се специални диетични млека (хидролизати или смес от аминокиселини) без или със силно намалено съдържание на фенилаланин, но обогатени с всички жизнено необходими вещества. По този начин чрез диетичен контрол тези деца порастват съвсем нормално.
Какво представлява заболяването вроден хипотиреоидизъм?
Вроденият хипотиреоидизмът е клиничен синдром, който настъпва в резултат на дефицит на щитовидни хормони в организма. Това може да се дължи на недоразвита или липсваща щитовидна жлеза у новороденото, което се обозначава като първичен хипотиреоидизъм.
В други случаи може да се дължи на нарушение във функцията на хипофизата или хипоталамуса, които подават сигнал към щитовидната жлеза да синтезира щитовидни хормони – съответно вторичен и третичен вроден хипотиреоидизъм.
Независимо от произхода на проблема – първичен, вторичен или третичен хипотиреоидизъм, се наблюдава дефицит на щитовидни хормони.
Клиничните прояви са в зависимост от тежестта и продължителността на тиреохормоналната недостатъчност преди включване на лечението.
Хипотиреоидните деца при раждането не се отличават от нормалните новородени. Един от най-ранните симптоми е удължената физиологична жълтеница.
Нарушенията в храненето и сънливостта са характерни през първия месец от живота. Големият език и назалната обструкция често водят до нарушения в дишането. Новороденото плаче с дебел глас и се наблюдава обща отпуснатост, телесната температура е ниска, пулсът е забавен, има данни за увеличение на сърцето.
Скринирането и ранното установяване на заболяването е животоспасяващо. Това позволява навременна заместителна хормонална терапия. Несъмнен фокус е ранната диагноза на пациентите с тежки форми, които са с висок риск от умствено изоставане.
Какво представлява заболяването вродена надбъбречна хиперплазия?
Към вродената надбъбречна хиперплазия отнасяме група от заболявания, при които е намалена до липсваща активността на ензими, участващи в синтеза на определени стероидни хормони.
Диагнозата се поставя въз основа на:
- динамиката в нивата на тези стероидни хормони
- недостатъчно наддаване на тегло
- клинични белези за дехидратация
- електролитни нарушения – завишени нива на калий и занижени на натрий в кръвта
- хипогликемия – ниска кръвна захар
- метаболитна ацидоза – прекомерна киселинност в кръвта и променени във външни гениталии
Скринирането и ранното установяване на заболяването е животоспасяващо – позволява навременно лечение на нарушенията чрез заместителна хормонална терапия.
Как се провежда масов неонатален скрининг?
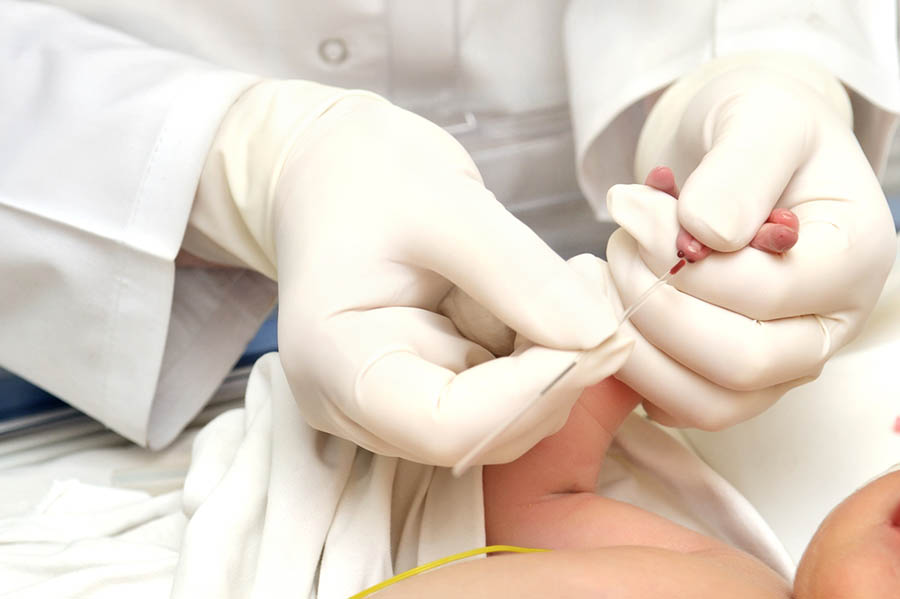
Етапите, през които минава масовия неонатален скрининг за ендокринните и обменните заболявания, са следните:
- Вземане на кръвни проби в рамките на 3-ия до 5-ия ден след раждането – кръв от петичката на новороденото се накапва върху точно обозначени за целта овални поленца на специална филтърна бланка. Тук присъства условие новороденото да е захранено за извършване на изследването. Ако, по преценка на лекарите, новороденото не е захранено, изследването се отлага до третия ден след захранването му.
- Коректно попълване на бланката за масовия неонатален скрининг – вписват се паспортни данни на майката и детето, след което се попълва и информация за датата на раждане, гестационната възраст, провеждане на антибиотично лечение, дни хранене с кърма или адаптирано мляко, прием на стероидни медикаменти и други данни. Те имат значение за интерпретацията на резултатите.
- Транспорт – кръвните проби се изпращат към Национална генетична лаборатория в София. За три работни дни пробите се предоставят на “Лаборатория за тиреоиден скрининг” към детската Университетска болница – София за изледване на вроден хипотиреоидизъм и вродена надбъбречна хиперплазия. Не по-късно от 4-ия ден, пробите се предоставят на Национална генетична лаборатория – там незабавно се изследват за фенилкетонурия.
- Обработка на кръвните проби и установяване на отклонения от нормите – при регистрирани отклонения в резултатите, в зависимост от степента на отклонението, започва спешно проследяване на детето, чиято проба е изследвана.
- Следва поставяне на окончателна диагноза чрез допълнителни изследвания и започване лечение на установеното заболяване.
Защо и как се провежда масов слухов скрининг?
Ранната диагностика и последващо лечение на децата с увреден слух позволява пълноценно речево, емоционално, психично, социално и умствено развитие.
Методите за идентификация на трайните слухови увреждания в неонаталната възраст са ефективни и установяват най-малко 80% от случаите с трайна слухова увреда.
От 2015 г. неонаталният слухов скрининг се провежда и в България и се финансира от Министерство на здравеопазването.
Ако се отчете отклонение от нормата, изследването се провежда още веднъж след месец. Ако и тогава се установи нарушение, се пристъпва към консултация със специалист. Това още веднъж показва, че резултатът от скрининга не е диагноза и поражда необходимост от допълнително изследване.
Защо ми е цялата тази информация и как да се справя с нея като родител?
Както за много теми по отношение на детското здравеопазване, в повечето случаи родителите не получават достатъчно информация и за провеждането на масов неонатален скрининг при новородените.
Същността на масовия неонатален скрининг е подборът на новородените, носители на определени патологични признаци. След този първоначален подбор следват допълнителни изследвания за поставяне на точната диагноза. Това означава, че скринингът не е диагноза, а само предварителен подбор!
Скринирането и ранното установяване на заболяванията, включени в масовия неонатален скрининг, е животоспасяващо – позволява навременна терапия и профилактика на усложненията.
Отговорихме и на някои съществени въпроси относно:
- Защо се провежда масов неонатален скрининг?
- Как се подбират кои заболявания да включва?
- Кои заболявания включва и какво представлява всяко едно от тях?
- Кога и как се провежда скринингово изследване на децата им?
Всеки родител има право да получи обяснения относно всичко, касаещо детето му и да се почувства уверен и спокоен с правилната информация.
Какво е масов неонатален скрининг?
Същността на масовия неонатален скрининг е подборът на новородените, носители на определени патологични признаци. След този първоначален подбор следват допълнителни изследвания за поставяне на точната диагноза.
Кои заболявания са включени в масовия неонатален скрининг?
В момента в България се провежда масов неонатален скрининг само за три болести: фенилкетонурия (ФКУ), вроден хипотиреоидизъм, вродена надбъбречнокорова хиперплазия (ВНХ).
Как се провежда масов неонатален скрининг?
Вземане на кръвни проби в рамките на 3-ия до 5-ия ден след раждането, коректно попълване на бланката за масовия неонатален скрининг, транспорт ан кръвните проби, обработка.
Източници
Няма източници
Блог
Рецепти
Популярни продукти
Свързани публикации
Рисковите новородени деца попадат в интензивно отделение веднага след раждането.
Родови травми на новороденото са тези, които плодът получава по време на родовия акт
Заболяванията, включени в неонатален скрининг в България, са фенилкетонурия, вроден хипотиреоидизъм и вродена надбъбречна хиперплазия.







