Човешки папилома вирус при жените – фактори и изследвания

Съществуват повече от 100 вида човешки папилома вирус (HPV – Human Papillomavirus), от които над 40 засягат гениталната област. Повечето инфекции с HPV са асимптомни, неразпознати или субклинични.
Онкогенните или високорисковите HPV-типове (16 и 18) причиняват цервикален карцином. Неонкогенните HPV-типове (6 и 11) причиняват генитални кондиломи, рецидивираща респираторна папиломатоза. Безсимптомните генитални HPV-инфекции са чести и обикновено се самоограничават. Персистиращата онкогенна HPV-инфекция е най-важният фактор за развитие на преканцерозни и канцерозни лезии. Тестове за човешки папилома вирус при жените могат да се прилагат над 30-годишна възраст за скрининг на цервикален карцином.
HPV-инфекцията се предава напълно по полов път, но понякога се наблюдава и при контакт кожа-кожа. При около 80% от жените, имащи сексуално активен живот, се открива поне тип HPV. Използването на презервативи намалява риска от заразяване, но не осигуряват 100% защита срещу човешки папилома вирус.
Рискови фактори:
- различни сексуални партньори;
- лоша интимна хигиена;
- слаба имунна система;
- тютюнопушене.
Превенцията на HPV-инфекциите се извършва с двувалентна (HPV 16 и 18) ваксина – Cervarix, или с четиривалентна (HPV 6,11,16 и 18 ) ваксина – Silgard. И двете ваксини осигуряват протекция срещу типовете на човешки папилома вирус, които причиняват 70% от цервикалните карциноми, като четиривалентната ваксина предпазва и срещу вируси, причиняващи 90% от гениталните кондиломи (HPV типове 6 и 11 ). Активна профилактика с ваксиниране може да се приложи при момичета на възраст 11-12 години, като долната възрастова граница е 9 години. И двете HPV-ваксини се прилагат в 3 дози за шестмесечен период, като втората доза се апликира 1-2 месеца след първата. Идеалният вариант и за трите дози е да се използва една и съща ваксина.
Преканцероза на маточната шийка и връзката с човешки папилома вирус при жените

Преканцерозата представлява състояние, при което има висок риск от развитие на рак. Предраковите заболявания на маточната шийка са дисплазиите на цервикалния канал. Етиологията на цервикалния карцином е в пряка връзка с човешки папилома вирус при жените. Терминът дисплазия е международно приет през 1961 година. С него се означават всички изменения на многослойния, плосък епител, които показват признаци на хистологичен атипизъм. Но този атипизъм не е достатъчно изразен, за да се квалифицира изменението като Carcinoma in situ. Така дисплазиите заемат междинно място между нормалния плосък епител и като Carcinoma in situ.
Дисплазия на маточната шийка:
- Дисплазия I (лека дисплазия) – 1/3 от епителната тъкан е засегната. 2/3 са с нормални клетки.
- Дисплазия II (умерена дисплазия) – ½ от епителната тъкан е засегната. ½ са с нормални клетки.
- Дисплазия III (тежка дисплазия) – 2/3 от епителната тъкан е засегната. Горната 1/3 са с нормален клетъчен състав.
При дисплазия от II-ра и III-та степен обаче се селекционират популации от атипични клетки, които се размножават по-бързо от нормалните клетки. Тогава измененията прогресират в Carcinoma in situ. Прогресията се осъществява в различно дълги срокове– от няколко месеца до няколко години. Често пациентките нямат никакви оплаквания. При гинекологичен преглед и оглед със спекулум дисплазиите не могат да се открият. Диагнозата на дисплазиите може да се поставя само чрез цитологично, колпоскопско и хистологично изследване. При необходимост се взима материал чрез биопсия и се изпраща за хистологично изследване. Окончателна е хистологичната диагноза.
Какво представлява колпоскопско изследване?
Колпоскопията е неинвазивен скринингов метод за ранна диагностика на предракови и ракови изменения на маточната шийка, заболявания на вулвата и възпалителни заболявания на влагалището. Чрез него се наблюдават влагалището и шийката на матката със специален микроскоп с насочена светлина (колпоскоп). Процедурата е бърза и неболезнена.
Карцином на маточната шийка като следствие от човешки папилома вирус при жените
Ракът на маточната шийка е болестно състояние, което засяга шийката на матката. В повечето случаи този рак се причинява от HPV-вируса. Този вид рак може да бъде предотвратен чрез профилактика и лекуван в ранните стадии.
От резултата от цитонамазката (PAP test) се предприема следващ вход на заболяването. При резултати PAP II или PAP IV се прави биопсия (малка тъканна проба, която се взема от изменения участък на шийката на матката) и в зависимост от отговора на патолога, последващото поведение е различно.
При тежкостепенна дисплазия или Carcinoma in situ се прави конизация (хирургична интервенция, при която се отстранява конус от маточната шийка с променен участък ) на маточната шийка.
При микроинвазивен или инвазивен карцином се прави радикална хистеректомия (отстраняват се матката и аднексите ) и лимфна дисекция. Отново се изпраща материала за изследване и в зависимост от отговора на патолога се определя стадия за по-нататъшно поведение.
Стадии на карцином на маточната шийка:
- Carcinoma in situ –морфологични изменения между диспазия и инвазивен карцином.
- Карцинома е локализиран само в шийката.
- Ракът напуска цервикса, но не се ангажира тазовата стена и долната трета на влагалището.
- Ракът ангажира тазовата стена и долната трета от влагалището.
- Ракът излиза от таза и засяга лигавиците на дебелото черво или пикочния мехур.
Един от методите за изследване е цитонамазката или т.нар PAP тест. За пръв път този метод е описан от Джордж Папаниколау през 1928 год.
Цитонамазката представлява микроскопско изследване на клетки от шийката на матката с цел ранно откриване и диагностициране рак на маточната шийка.
Цитологични групи по Папаниколау:
- PAP I – нормални клетки;
- PAP II – нормална клетъчна картина с признаци на възпалителен процес;
- PAP III – суспектна находка (клетки с тежки възпалителни и дегенеративни промени, които не могат да се определят нито като нормални, нито като атипични);
- PAP IV – единични атипични клетки;
- PAP V – множество туморни (атипични) клетки.
За PAP теста е желателно поне 24 часа преди него жената да не е имала полови контакти, да не е използвала вагинални тампони или да е правила вагинални промивки.
Процедурата се извършва в гинекологичен кабинет от акушер-гинеколог. Жената се настанява на гинекологичен стол, лекаря поставя спекулум (малък метален или пластмасов инструмент) във влагалището за по-добра видимост на маточната шийка. Взетите клетки от маточната шийка и цервикалния канал се нанасят на предметно стъкло и се изпращат в специализирана лаборатория наречена цитологична лаборатория . Процедурата отнема около няколко минутки и е безболезнена, но някои жени съобщават за лек дискомфорт. Възможно е леко кръвотечение след процедурата.
Симптоми на човешки папилома вирус при жените
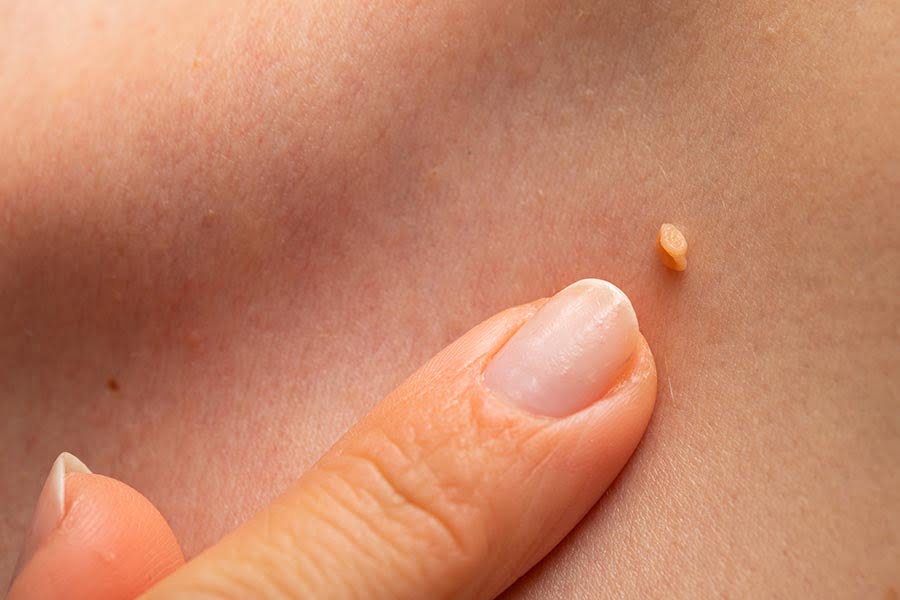
При различните типове HPV симптомите са различни. Освен това голяма част от инфекциите могат да се появят и отшумят без симптоми. Въпреки това вирусът може да е в тялото и преносителят да заразява и други хора. В зависимост от типа HPV се наблюдават различни симптоми, като при някои типове на инфекцията се появяват брадавици. При 90% от случаите брадавици се образуват при HPV 6 и 11. Те могат да бъдат няколко вида:
- Генитални брадавици – появяват се като плоски лезии, малки подутини със зърнена текстура. При жените гениталните брадавици се появяват най-вече на вулвата, но могат да се появят и близо до ануса, на шийката на матката и във влагалището.
- Обикновени брадавици – изглеждат като груби подутини и обикновено се появяват на ръцете и пръстите. В повечето случаи обикновените брадавици са просто неестетични, но те също могат да бъдат болезнени или податливи на нараняване или кървене.
- Плантарни брадавици – твърди, зърнести израстъци, които обикновено се появяват отдолу на ходилото или на петите на краката и предизвикват дискомфорт.
- плоски брадавици – представляват леко повдигнати лезии. Могат да се появят навсякъде, но при децата обикновено се появяват по лицето (при мъжете понякога излизат в зоната на брадата). При жените най-често се появяват на краката.
Често брадавиците отшумяват от само себе си. За вируса няма лечение, но съществуват лечения за брадавиците, като някои лекарства, които се нанасят от лекари. Ако те не проработят, лекар можед а предложи премахване на брадавиците по един от следните методи:
- криотерапия – замразяване с течен азот;
- електрокаутеризация – използва електричество за загряване на телесна тъкан;
- хирургично отстраняване;
- лазерна операция.
Колко често трябва да се прави това изследване?
Всички жени, които водят полов живот, трябва да правят изследването веднъж годишно. По преценка на лекуващия акушер-гинеколог – по-често.
Други теми, свързани с женското здраве ще откриете в секцията “Бременност и женско здраве” в нашия блог.
Източници
Няма източници
Блог
Рецепти
Популярни продукти
Свързани публикации
Цервикалната ектопия, често наричана разговорно „раничка“ на маточната шийка, е често срещано явление при рутинните гинекологични прегледи.
Редовните профилактични изследвания на всеки 6 месеца могат да идентифицират всички ранни признаци на здравословни проблеми. Това, от
Често забравяме да полагаме грижи за здравето си, докато не ни се наложи. Най-лесният начин да избегнем здравословни