Антибиотик-асоциирана диария и псевдомембранозен колит
Диарийният синдром, срещан както при хоспитализирани, така и сред амбулаторните пациенти, нерядко представлява изпитание в диагностично-терапевтичния подход.
Все по-честото и продължително приложение на антибиотици в ежедневната медицинска практика, особено в условията на пандемията, предизвикана от SARS-nCOV-2019 (COVID) значително повиши честотата на антибиотик-асоциирана диария и псевдомембранозен колит.
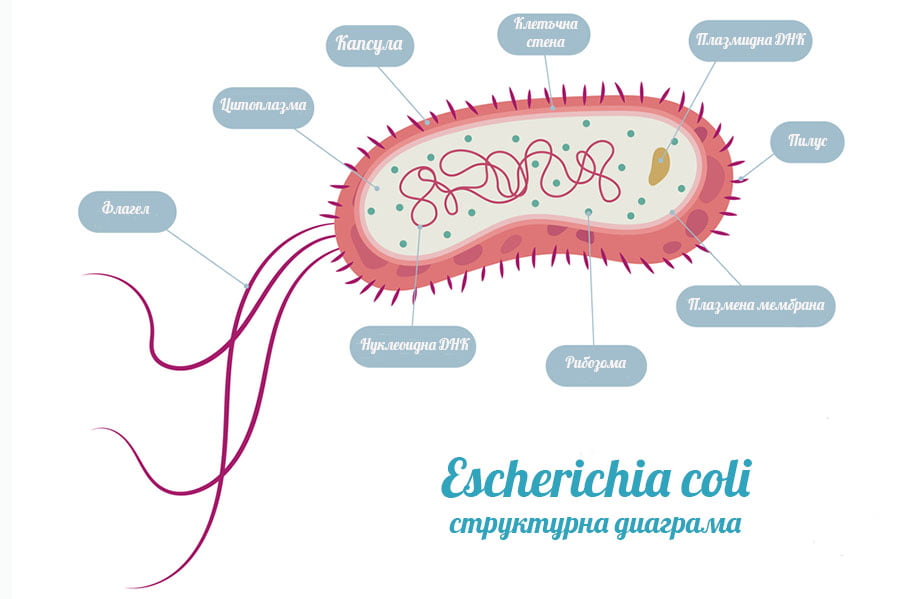
Clostridium difficile е анаеробен, грам-положителен, спорообразуващ бактерий, който заема главна роля в проявата на антибиотик-асоциирана диария и развитието на псевдомембранозен колит. Среща се в околната среда и при малък брой хора (2-3% здрави възрастни) в дебелочревната флора.
Изолиран е за пръв път през 1935 г. от фецес на здрави новородени. През 1978 г. е установена връзката между токсините, продуцирани от този микроорганизъм, и антибиотик-индуцирания колит.
Инфекция с Clostridium difficile
Инфекцията с Clostridium difficile най-често се среща при хоспитализирани основно възрастни пациенти, провеждащи антибактериално лечение.
Нерядко се наблюдава:
- при лица, провеждащи имуносупресивна или химиотерапия
- при такива със съпътстващи заболявания – ХБН (хронична бъбречна недостатъчност), неоплазма, възпалително чревно заболяване (болест на Крон или улцерозен колит), хирургична интервенция (чревна резекция)
В развитите страни в последните две десетилетия се отчита почти трикратно увеличение на броя хоспитализирани болни с наличието на Clostridium difficile инфекция в сравнение с такива с други нозокомиални (вътреболнични) инфекции, в чийто брой се регистрира спад.
Според няколко големи епидемиологични проучвания около 10-20% от лекуваните с антибиотици хоспитализирани пациенти са носители на бактерия. Все по-често инфекцията се среща и като придобита сред обществото при лица, които до момента не са провеждали лечение с антибиотици, и при бременни.
Не само изпражненията от носител са източник на инфекция. Заразяването може да се дължи и на лоша хигиена в болничната среда – легла, предмети, повърхности, общи тоалетни, дори стетоскопите и ръцете на медицинските работници.
При лицата с асимптомно носителство рядко се наблюдава Clostridium difficile-индуцирана диария, но за сметка на това представляват значим източник на нозокомиална инфекция.
Лечение с антибиотици

Лечението с антибиотици унищожава чревната микрофлора и спомага за колонизацията с Clostridium difficile. Той попада в организма по фекално-орален път.
Почти всички антибактериални препарати са предразполагащи към обуславянето на диарийния синдром и последващите възпалителните промени по дебелочревната лигавица. От значение са честотата, начинът им на приложение и тяхната групова принадлежност.
Най-честите антибиотици, чийто прием води до колонизация с Clostridium difficile и развитие на инфекция:
- амоксицилин
- ампицилин
- цефалоспорини
- клиндамицин
- хинолони
- макролиди
- аминогликозиди и др.
Дори кратко приложение на който и да е от тези медикаменти може да предизвика колит.
Връзка между инхибитори на протонната помпа и антибиотик-асоциирана диария
През 2012 г. от FDA (Food and Drug Аdministration), позовано на клинични проучвания, е описана възможна връзка между прекомерната употреба на ИПП (инхибитори на протонната помпа) и C. difficile диария. Наблюдавано е основно при възрастни пациенти с коморбидитет или провеждащи лечение с широкоспектърни антибиотици.
Солната киселина играе важна роля в защитните механизми на гастроинтестиналния тракт, като бариера срещу бактериалния свръхрастеж. Потискането на продукцията може да доведе до бърза колонизация при наблюдаваните групи пациенти.
Проведени са и две проучвания относно терапията с антидепресанти. От включените в проучванията медикаменти само при два (миртазепин и флуоксетин) е установено значително нарастване на Clostridium difficile асоциираната диария.
Употребата им нерядко води до прояви на горно- и долнодиспептичен синдром – гадене, повръщане и смутен дефекационен ритъм. Това, от своя страна, предизвиква промяна в чревната микробиота и при съвместно приложение на антибиотици рискът от колонизация значително нараства.
Антибактериалните медикаменти, в комбинация с основните рискови фактори, са достатъчна предпоставка за предизвикването на псевдомембранозен колит. Той е резултат от унищожаването на дебелочревната флора, колонизацията с C. difficile и освобождаването на токсини, които предизвикват възпаление на дебелочревната мукоза.
Действие на екзотоксините, произвеждани от Clostridium difficile

Clostridium difficile произвежда два екзотоксина (А и В), които са единствените вирулентни фактори. Те представляват структурно почти еднакви високомолекулни протеини, които се свързват със специфични рецептори на клетките от чревната лигавица.
Свързаните с рецепторите в мукозата токсини преминават през клетъчната мембрана чрез катализиране на нискомолекулни глутамил транспептидаза (GTP) свързващи протеини, които заемат място в цитоскелетната архитектоника на дебелочревния епител, както и спомагат за полимеризацията на актина.
При преминаването на токсините в клетъчната цитоплазма се гликозилират GTP-свързващите протеини.
Така се нарушават цитоскелета на клетката, клетъчният обем и синтезата на белтъци, като това води до клетъчна смърт. Двата токсина активират също нуклеарен фактор кВ, митоген активирана протеин киназа (МАР) и циклооксигеназа (COX)-2. Като по този начин се освобождават проинфламаторни цитокини – IL-1бета, IL-8 и TNF-алфа.
Този патогенетичен механизъм на възпаление на дебелото черво убедително насочва към Clostridium difficile – индуцирана диария и псевдомембранозен колит. Според последни проучвания токсин В е с неколкократно по-силен ефект от токсин А в развитието на възпалителния процес.
В около 10% от случаите е изолиран и трети токсин, за който се предполага, че медиира действието на първите два.
В имунния отговор на организма спрямо токсините на Clostridium difficile вземат участие IgA и IgG-антитела. IgA-антителата инхибират рецепторното взаимодействие с токсин А.
Изолирани от фецес се срещат в повече от 50% от случаите. Продукцията на IgG-антитела е отговор срещу индуцираната от токсин А диария и псевдомембранозния колит.
Все още недостатъчно проучен е имунният отговор към токсин В, който е с основно патогенно действие. Продукцията на антитела спрямо него и неговото действие би трябвало да допринесе за първостепенен отговор към антибиотик-асоциирана диария и псевдомембранозен колит.
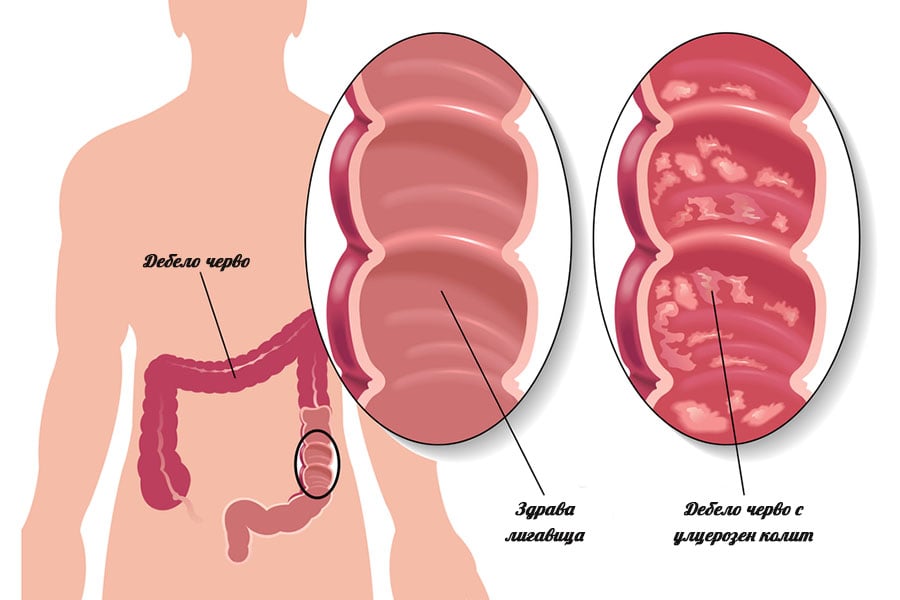
Патохистологично псевдомембранозните плаки представляват възпалителен ексудат (излив), съставен от некротизирали епителни клетки, полиморфонуклеари, фибрин и разрушена мукозна тъкан.
Симптоми при антибиотик-асоциирана диария
Манифестацията на инфекцията протича от асимптомно носителство, леко, умерено или тежко изразен диариен синдром до животозастрашаващ псевдомембранозен колит.
Асимптомното носителство се среща при немалък процент хоспитализирани. Липсата на симптоми на заболяването е вследствие на придобития адаптивен имунитет.
Инкубационният период е по-кратък от седмица. Първите прояви на симптомите на заболяването се срещат още към втория, третия ден.
Характерни за клиничната картина са:
- Диариен синдром – от лек до тежък, проявяващ се с чести кашави или воднисти изхождания, като много рядко диарията може да бъде и кървава, особено при наличие на съпътстващо чревно заболяване – неоплазма, улцерозен колит или болест на Крон.
- Дехидратация с диселектролитемия – хипокалиемия и хипонатриемия.
- Коремно-болков синдром – с дифузна проява или предимно в долните отдели на корема.
- Астеноадинамия.
- Левкоцитоза, фебрилитет, хипоалбуминемия, хипотония и оточно-асцитен синдром при по-тежките случаи.
Подобно на други инфекциозни колити рядко може да се наблюдава олигоартикуларна асиметрична артропатия на големите стави.
При тежките форми на псевдомембранозeн колит с проявата на споменатите симптоми е възможно и настъпването на усложнения, които да доведат до фулминантно протичане на болестта и повишен животозастрашаващ риск.
Липсата на дефекация, подуването на корема и засилването на болковия синдром насочват към вероятно усложнение – илеус или токсичен мегаколон. Впоследствие могат да настъпят перфорация и перитонит.
Поради значителната загуба на белтъци налице е оточно-асцитен синдром. Като усложнение се наблюдава и нарушение на бъбречната функция.
Тъй като Clostridium difficile е неинвазивен патоген, екстраинтестиналните усложнения като бактериемия, септичен артрит, абсцес на слезката и други са изключително редки.
Диагноза

Диагнозата Сlostridium difficile – индуциирана диария и/или псевдомембранозен колит се поставя обикновено с изолирането от фецеса на продуцираните от бактерия токсини.
Насочващи моменти към поставянето са анамнестичните данни за често провеждана антибиотична терапия, клиничната картина на остър колит, диарийният синдром.
Провеждането на фекален тест е на първо място за доказване на инфекцията:
- Най-достъпен, бърз, високоспецифичен и евтин тест е доказването на наличието на ензима глутаматдехидрогеназа (GDH), продуциран от бактерия и токсини А и В (2-6 часа).
- Златният стандарт е изолирането на специфично антитоксин В антитяло от фекалната проба (24-48 часа).
- Изолиране на Clostridium difficile от фецес. Тестът не доказва продукцията на токсини и е неспецифичен (изисква 2-5 дни).
Полимеразно-верижна реакция (PCR) и за изолиране на гените за А и В токсин. На 100% точен и високоспецифичен тест.
Ендоскопията обикновено не е основен метод за поставяне на диагнозата. При по-леките форми на Clostridium difficile асоциирана диария ендоскопската находка може да бъде нормална, а при умерено изразените форми – с картина на неспецифичен колит.
Наличието на псевдомембрани е патогномонично за C. difficile колит. Те представляват жълти, сиви или бели плаки с диаметър от 2 до 5 mm, като на места могат да конфлуират и да покриват лигавицата на цялото дебело черво.
Ултразвуковата находка се представя със задебеление на дебелочревната стена. Наблюдава се хиперехогенна мукоза с подлежаща хипоехогенна субмукоза. При протеингубещите колопатии може да се установи и наличие на асцит.
Макар и рядко в диагностиката на псевдомембранозния колит се прилагат и други образни методи като обзорна рентгенография и компютърна томография, но образите са неспецифични. Извършването на иригография не се препоръчва, поради риск от перфорация.
В диференциално-диагностичен план псевдомембранозният колит трябва да се ограничи от други възпалително-чревни заболявания, дивертикулит, синдром на дразнимото черво, салмонелоза, шигелоза, вирусни гастроентерити и малабсорбция.
Лечение на антибиотик-асоциирана диария и псевдомембранозен колит
Първата стъпка в лечението на Clostridium difficile индуцираната диария и псевдомембранозния колит е преустановяване на приложението на използваните към момента антибиотици. Ако е наложително болният да остане на антибиотична терапия, да се замени с такива, чието приложение е с по-малък шанс за индуциране на диария.
Според последните препоръки за лечение на Clostridium difficile асоциирана диария и псевдомембранозен колит, публикувани през февруари 2018 г. от Infectious Diseases Society of America (ISDA) и Society for Healthcare Epidemiology of America (SHEA), Метронидазолът бе изместен като първи избор на терапия.
При първи епизод на Clostridium difficile асоциирана диария се препоръчва лечение с ванкомицин или фидаксомицин. При наличие на фактори, непозволяващи започване на терапия с някой от двата медикамента, може да се подходи отново с Метронидазол.
Съвместно с антибиотичната терапия спрямо клиничната картина се добавят водно-солеви вливания за корекция на диселектролитемията и овладяване на хипотонията.
При наличие на изразен болков синдром – спазмолитици, антипиретици при необходимост. При тежките форми с изява на оточно-асцитен синдром – заместителна терапия с хуман албумин и ПЗП (прясно замразена плазма).
При леко протичащите форми с левкоцити <15 000/mL и серумен креатинин <150 μmol/l може да бъде приложен някой от следните три медикамента – ванкомицин перорално за 10 дни, фидаксомицин за 10 дни или метронидазол перорално за 10 дни.
Лечение при тежки форми на заболяването
Предизвикателство в лечението на инфекцията представляват тежките и фулминантни форми на болестта, както и при коморбидни (с наличие на повече от едно заболяване) пациенти.
- При остро протичане с левкоцитоза >15000/mL и серумен креатинин >150 μmol/l се препоръчва терапия с ванкомицин перорално за 10 дни или фидаксомицин за 10 дни.
- При фулминантна форма при пациент в интензивен сектор с хипотензия или в състояние на шок, с илеус или мегаколон, е необходима двойна терапия – ванкомицин с метронидазол. Увеличаване на дозата на ванкомицин, доставен през НГС (назогастрална сонда) или пер ректум в 100 ml физиологичен разтвор (при илеус), както и венозно приложение на метронидазол.
При първи рецидив на инфекцията и предходно лечение с метронидазол е уместно започване на терапия с ванкомицин перорално. Ако при дебюта е проведена терапия с ванкомицин, при настоящия рецидив се предприема пулсово лечение със същия антибиотик за няколко седмици по специална схема. При първи рецидив и провеждана преди това терапия с ванкомицин по-добър избор за лечение е фидаксомицин перорално за 10 дни.
При втори или последващ рецидив отново може да се проведе пулс терапия с ванкомицин, фидаксомицин за 10 дни или ванкомицин перорално за 10 дни, последвано от рифаксимин 3х400 mg/дн. перорално за 20 дни.
Терапия с пробиотици не се препоръчва. Saccharomyces boulardii и Lactobacillus species са показали смесени резултати относно понижаването на риска от релапс на инфекцията.
Спрямо резистентните на лечение Clostridium difficile асоциирани диарии, като метод за овладяването им и терапия се прилага трансплантацията на фекална микробиота. Това представлява новаторски метод за лечение на рекурентни инфекции при резистентни на медикаментозната терапия пациенти.
Превенция
Основен момент в превенцията и профилактиката е разумното приложение на антибактериалните препарати.
Изключително важен момент заема спазването на хигиенните норми и правила, както от пациентите и техните близки, така и от медицинския персонал.
Използване на еднократни ръкавици, престилки, почистване и дезинфекция на болничните помещения и медицинските инструменти и апаратура. По възможност изолиране в отделно помещение на инфектирания пациент. Спазване на лична хигиена.
Употребата на дезинфектанти за ръце е не така ефективно като измиването на ръцете с вода и сапун. Голямо значение заема обучението на медицинския персонал, пациентите и техните близки.
В заключение, с повишената честота на антибиотик асоциираните диарии, клиничното мислене по-често трябва да се насочва в търсене на Clostridium difficile като инфекциозен причинител, както и към провеждането на адекватно лечение за неговото елиминиране.
Източници
Няма източници
Блог
Рецепти
Популярни продукти
Свързани публикации
Научете какво провокира диария, до какви неприятности води тя и как бързо може да се прекрати.
Улцерозен колит е хронично възпалително увреждане, причиняващо язви в дебелото и правото черво. Това заболяване води до хранителни
Днес ще ви разкажем за патогенните щамове на ешерихия коли, които причиняват цистит и колит. Продължете да четете,